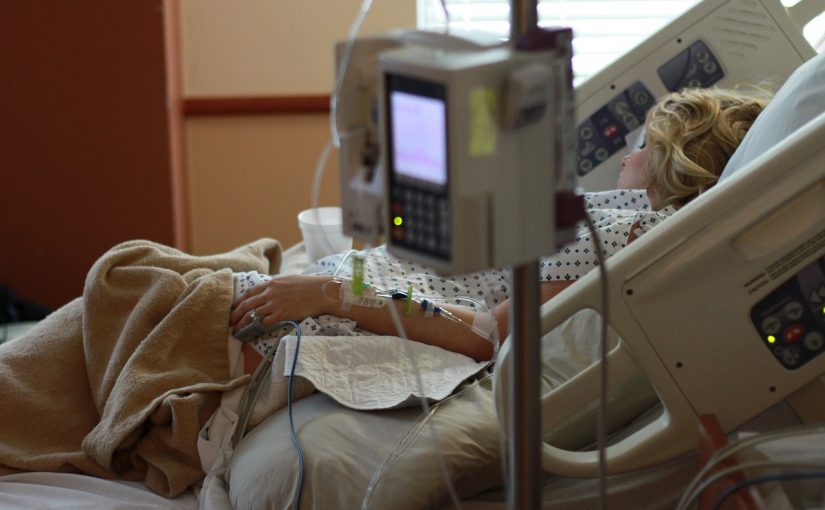
Ab Oktober 2026 können auch Leistungen der außerklinischen Intensivpflege im Rahmen einer Videosprechstunde verordnet werden. Der Gemeinsame Bundesausschuss (G-BA) hat Ende Januar 2026 festgelegt, unter welchen Voraussetzungen das für Ärztinnen und Ärzte möglich sein wird. Aufgrund der gelockerten berufsrechtlichen Vorgaben zur Fernbehandlung von Versicherten gewinnen Videosprechstunden in der Versorgung zunehmend an Relevanz. Schon jetzt können ärztliche Verordnungen im Rahmen einer Videosprechstunde etwa für Heilmittel, häusliche Krankenpflege und medizinische Rehabilitation sowie eine Krankschreibung (Arbeitsunfähigkeitsbescheinigung) ausgestellt werden.
Nur für Folgeverordnungen
Die Verordnung per Videosprechstunde ist ausschließlich bei Folgeverordnungen zulässig. Eine Erstverordnung der außerklinischen Intensivpflege setzt weiterhin zwingend eine unmittelbar persönliche ärztliche Untersuchung voraus. Die verordnungsrelevante Diagnose, die funktionellen Beeinträchtigungen und der daraus resultierende Fremdhilfebedarf müssen zuvor persönlich festgestellt worden sein.
Für Folgeverordnungen per Videosprechstunde gilt: Eine Verordnung per Videosprechstunde muss bei der Art und Schwere der Erkrankung überhaupt möglich sein. Es muss sicher beurteilt werden können, ob die Voraussetzungen für einen Leistungsanspruch weiterhin bestehen. Im anderen Fall ist eine unmittelbare körperliche Untersuchung notwendig.
Innerhalb 12 Monate mindestens ein Mal persönlich
Da es sich bei der außerklinischen Intensivpflege um die Versorgung von schwerkranken Patientinnen und Patienten mit einem hohen und kontinuierlichen Versorgungsbedarf handelt, muss innerhalb der letzten 12 Monate immer mindestens eine unmittelbar persönliche Konsultation stattgefunden haben.
Gesetzliche Grundlage seit 2020
Ein Anspruch auf eine Verordnung im Rahmen einer Videosprechstunde besteht nicht. Der Leistungsanspruch auf außerklinische Intensivpflege beruht seit Oktober 2020 auf einer neuen gesetzlichen Grundlage (§ 37c SGB V). Seit dem 31. Oktober 2023 ist daher die Richtlinie über die Verordnung von außerklinischer Intensivpflege (AKI-RL) verbindlich anzuwenden.
Begründung
Der G-BA begründet die jetzige Änderung der Richtlinie damit, dass Außerklinische Intensivpflege ein besonders sensibler Leistungsbereich sei, bei dem es immer um schwerkranke Menschen gehe. Gleichzeitig erfordere die ärztliche Verordnung teils besondere Qualifikationen. Diese Kompetenzen seien regional unterschiedlich verteilt. Dem G-BA sei es wichtig, Verordnungen grundsätzlich auch hier per Videosprechstunde zu ermöglichen. Genauso wesentlich sei es, Bedarfsgerechtigkeit und Qualität der außerklinischen Intensivpflege sicherzustellen.
Quellen: G-BA, Beraterbrief Pflege, FOKUS-Sozialrecht
Abbildung: pixabay.com hospital-840135_1280.jpg